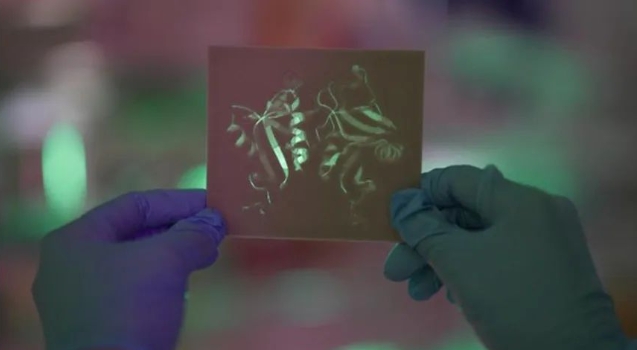
来自哥伦比亚大学的研究人员利用3D打印技术成功打印出人类睾丸细胞,并且此技术有望产生精子。研究人员表示,这项技术有望为患有无法治愈的不育症男性患者提供有效的解决方案。
近年来,出于人口数量健康增长的考虑,国家相继出台了二胎、三胎政策,但是人口增长仍不乐观,而不孕不育是其中一个非常重要的影响因素。根据国家统计局数据显示,我国育龄夫妇不孕不育率攀升至12%-18%,其中男性因素造成的不孕不育占50%[1],男性不育症亟待有效治疗方案。
男性不育症日渐高发,引发关注
世界卫生组织(WHO)定义,男性不育症是指育龄夫妻有正常性生活且并未采取避孕措施,由于男方因素导致女方在一年内未能自然受孕。男性不育症分为原发性不育症和继发性不育症。原发性不育症是指男性从未使女性受孕,继发性不育症是指男性曾使女性受孕过。研究表明,我国不孕不育发病率持续上升,其中男性因素约占其中50%,随着生活环境的改变以及社会压力的增加,不育症的发病率逐年上升,成为生殖医学的热点之一。
目前,国内男性精液质量出现明显的下降趋势,其中少弱精子症已经成为影响男性生育能力的最常见病因。导致男性不育的原因众多,目前已知的可能诱因包括但不限于精索静脉曲张、遗传性疾病、自身免疫性疾病、生殖道感染等[2]。
1、精索静脉曲张在正常人群中发病率为10%-15%,在男性不育症患者中发病率高达30%-35%;
2、免疫性因素以及前列腺炎等生殖道感染者约占男性不育患者总数的10%;
3、遗传、生活环境、职业性质以及不良生活方式均会对男性生殖器官造成损伤,影响其内分泌功能、改变精液参数进而导致男性不育症;
4、性功能障碍,约有2%的夫妇由于性交障碍或者射精功能障碍造成不育。
就目前情况来看,男性不育症尚无有效治疗段,主要的治疗方式仍以经验性治疗为主,如抗氧化治疗、改善细胞代谢药物、改善微循环、内分泌治疗、辅助生殖等。具体而言,生殖器感染引起的不育以抗生素治疗为主,辅之以提高精力活力的药物;针对少精子症及特发性不育,应以性激素类药物作内分泌治疗为主;精子活力低下者,以提高精子活力的药物为主;精索静脉曲张,输精管梗阻、隐睾、尿道上下裂导致不育者,进行手术治疗,辅之以内分泌药物和其他辅助药物治疗;针对较难治愈者,辅助生殖技术可有效帮助夫妻成功孕育,比如宫腔内人工授精、常规体外授精和治疗严重男性不育的卵胞浆内单精子显微注射(ICSI)等[2]。
由于应用ICSI技术获得较高成功率,选择ICSI作为治疗方法日益成为普遍趋势。但在辅助生殖技术中,ICSI治疗仍是最费力、最有侵害且花费昂贵的方法。ICSI的侵害性在于ICSI治疗可能与新生儿先天性畸形的发生率增加有关,同时,也具有通过染色体将不育和其他基因缺陷传递给子代的风险[2]。尽管ICSI治疗可能是针对那些男性患有难以治愈的不育症,甚至绝对不育的夫妇获得子代的唯一方法,但它也应该作为低创伤、低费用治疗失败后的“最后手段”。
3D打印睾丸细胞,男性不育症治疗再现曙光
为探索男性不育症的有效治疗方案,科学家们一直不遗余力地进行各项研究。近日,哥伦比亚大学的科学家利用3D技术打印出人类睾丸细胞,并发现其有希望产生精子的早期迹象,这两项发现在世界范围内尚属首次。此项研究以“Using Clinically Derived Human Tissue to 3D Bioprint Personalized Testicular Tubules For in-Vitro Culturing”为题发表在Fertility and Sterility Science上(图1),证实了使用临床衍生的人体组织3D打印成人睾丸细胞的可能性,打开了男性不育症治疗的新大门[3]。

图1 研究成果(图源:[3])
在人类睾丸中,精子是由被称为曲细精管的生精小管产生的。对于患有严重不育症即非阻塞性无精子症(Non-obstructive Azoospermia,NOA)的男性来说,由于他们的生精小管产生精子的能力较差,因此在射精中几乎没有精子。尽管在某些情况下,医生可以通过手术寻找极其罕见的精子来帮助NOA患者,但是这种手术的成功率较低,仅50%。
在这项研究中,研究人员对一名31岁且患有非阻塞性无精症患者的睾丸进行了活检,并从中收集了干细胞。他们对这些细胞进行体外培养,并在培养皿上将其3D打印(图2)成一个中空的管状结构,类似于产生精子的生精小管。在3D打印12天后,研究人员发现细胞不仅存活了下来,而且还已经成熟为几种参与精子产生的特殊细胞,值得一提的是,它们在精原干细胞维持方面有明显改善,这些都是具有精子生成能力的早期迹象。

图2 首次用于打印睾丸细胞的3D生物打印机(图源:Medical Xpress)
在这项研究中,研究人员通过3D打印技术让细胞具备产生精子的能力,产生的精子就有可能通过体外受精使卵子受精,从而为夫妻提供一种新的生育治疗选择。同时,这一研究也为NOA的遗传和分子机制提供了新的思路,研究人员一直在使用各种单细胞测序技术了解每个细胞的基因表达和特征,以期应用这些数据的计算模型更好地了解病情并确定针对性治疗方案。研究人员Flannigan博士表示:“看到这些细胞可以存活下来并开始分化,这是一个巨大的里程碑。尽管后面还有很长的路要走,但是这让我们充满希望。”
男性不育诊疗技术进展:精原干细胞研究和单精子冷冻技术
其实,在以上新突破出现之前,男性不育诊疗技术也有诸多进步。2021年10月,发表在Fertility and Sterility Science上的一项研究中,来自美国佐治亚大学的研究人员领导的一项精原干细胞研究为男性不育症的临床治疗带来了新希望(图3)。研究首次表明,可以使用灵长类胚胎干细胞在培养皿上制造功能性精子细胞[4]。

图3 研究成果(图源:[4])
恒河猴与人类具有相似的生殖机制,这使它们成为探索基于干细胞治疗男性不育症的理想模型。在这项研究中,研究人员通过实验表明功能性单倍体精子细胞(图4)可以在体外通过非人灵长类多能干细胞分化出来,进而使非人灵长类卵母细胞受精并在体外发育至囊胚阶段[4]。
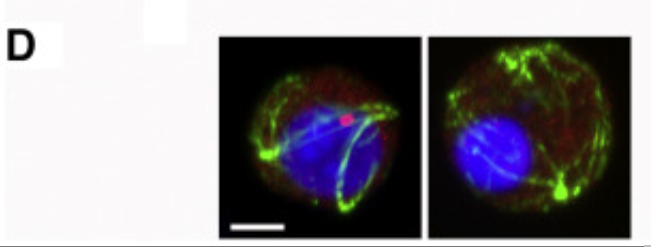
图4 来自恒河猴睾丸细胞的圆形精子细胞(左)和体外衍生的圆形精子样细胞(右)(图源:[4])
下一步研究人员计划将胚胎植入恒河猴体内,测试这些来自体外精子细胞的胚胎是否能够培育出健康的婴儿。如果实验成功,那么这项技术将会是广大患有不育症男性的福音。这种基于干细胞的疗法治疗男性不育症是在男性无法产生活性精子细胞的情况下进行的,其具有潜在可转化性应用并在制造健康胚胎方面获得了验证,奠定了干细胞治疗男性不育症的基础。
另外,单精子冷冻技术也是严重男性不育症治疗领域的一项重大里程碑。由于常规的精子冷冻技术会不同程度地丢失或损伤冻融精子,而患有严重不育症的患者精子数量少且运动性差,并不适合常规精子冷冻技术。因此,在常规精子冷冻技术的基础上,科学家探索出微量精子冷冻技术,即单精子冷冻技术。
单精子冷冻技术,是将患有严重少精子症或无精子症的患者经过治疗或手术后取得的少量精子逐个挑选出来,在冷冻前确定精子的情况,将质量较高的精子加载在特殊的载体上,再将其放入-196°C液氮进行保存。当患者有生育要求时,再将精子解冻,进入试管周期。单精子冷冻技术的精子回收率约为95%,精子复苏率为50%。但是,单精子冷冻技术在世界范围内尚属医学难题。2016年上海市第一人民医院南部辅助生殖医学科成功孕育了国内首例通过单精子冷冻技术受孕、诞生的试管婴儿,意味着严重男性不育治疗领域取得了重大突破。至今,精子冻存技术已经有将近70年的发展历史,在辅助生殖领域起着至关重要的作用,并且也是目前保存男性生育力唯一有效的方式。
纵览多项男性不育症研究,不禁要感叹科学创新的伟大意义,它不仅背负着创新的历史使命,更承载着生命的希望!希望每一个有生育意愿的家庭都能够拥有健康的宝宝。
题图来源:Interesting Engineering,仅用于学术交流。
撰文|木子久
排版|文竞择
参考资料:
[1]黄宇烽,李宏军.实用男科学[M].北京:科学出版社,2009: 359.
[2]世界卫生组织男性不育标准化检查与诊疗手册
[3]Meghan Robinson, Erin Bedford, Luke Witherspoon. Using Clinically Derived Human Tissue to 3D Bioprint Personalized Testicular Tubules For in-Vitro Culturing. First Report. DOI:https://doi.org/10.1016/j.xfss.2022.02.004
[4]Khampang S, Cho IK, Punyawai K, et al. Blastocyst development after fertilization with in vitro spermatids derived from nonhuman primate embryonic stem cells. F S Sci. 2021 Nov;2(4):365-375. doi: 10.1016/j.xfss.2021.09.001. Epub 2021 Sep 8. PMID: 34970648; PMCID: PMC8716017.