乙肝感染呈世界性流行,但不同地区HBV感染的流行强度差异很大。据世界卫生组织报道,全球约20亿人曾感染HBV,其中2.4亿人为慢性HBV感染者【1】,每年约有65万人死于HBV感染所致的肝衰竭、肝硬化和肝细胞癌 (HCC)。全球肝硬化和HCC患者中,由HBV感染引起的比例分别为30%和45%。我国肝硬化和HCC患者中,由HBV感染引起的比例分别为60%和80%。由于乙型肝炎疫苗免疫,急性HBV感染明显减少,以及感染HBV人口的老龄化,再加上抗病毒治疗的广泛应用,近年HBeAg阴性慢性乙型肝炎患者的所占比例上升。
2006年全国乙型肝炎血清流行病学调查表明,我国1~59岁一般人群HBsAg携带率为7.18%。据此推算,我国现有慢性HBV感染者约9300万人,其中慢性乙型肝炎患者约2000万。2014年全国1~29岁人群乙型肝炎血清流行病学调查结果显示,1~4岁、5~14岁和15~29岁人群HBsAg流行率分别为0.32%、0.94%和4.38%(来源中国CDC)。
作为新生儿科医生,经常也会在临床中遇到母体乙肝病毒携带者新生儿,如何正确处理母体乙肝感染新生儿,是每一个新生儿科医生必须掌握的基本知识,以下,就一则病例,结合最新指南,跟大家一起学习相关知识。
病例介绍
患儿小Y,男,45分钟,因“高危儿,生后45分钟”于2015-08-18 17:05由我院产科转入。
患儿系G2P2,胎龄39+6周,因其母“下腹部阵痛3天”于2015-08-18 16:20在我院产科经阴道分娩出生,羊水清,胎盘胎膜娩出完整,脐带绕颈1周,阿氏评分1分钟10分,5分钟10分,10分钟10分,出生体重3.09kg,因其母血型O型,Rh血型阴性请我科医师会诊,拟“高危儿”收入我科,自出生以来,患儿无气促、呻吟,无抽搐、肢体抖动,未进食,大小便未排,未行预防接种,未行新生儿筛查。
患儿母亲26岁,血型O型,Rh血型阴性。否认高血压、糖尿病史。2011年体检发现乙肝大三阳,诉定期复查肝功能均正常,故无特殊治疗,平素孕妇平素月经规则,16 5-6/28-29天,末次月经2014-11-12,预产期2015-08-19。孕期定期在当地人民医院产检,诉血糖血压监测无异常,孕7+月B超发现脐带绕颈1周。8-16早晨出现下腹部阵痛,无伴有阴道流水流液,至当地人民医院就诊,查宫口开1 cm,查乙肝两对半:HBsAg(+),HBeAg(+),HBcAb(+);血型:O型,Rh(-)。考虑其血型特殊建议转至我院,今日中午转至我院产科,入院产科情况:腹部膨隆,宫高38 cm,腹围98 cm,可扪及规律弱宫缩,胎方位LOA,胎心率146次/分,胎膜未破,宫口已开5 cm,S-2。16:20经阴道娩出该男婴。G1P1,女,2011年因“臀位”在东莞茶山医院剖宫产出生,家属诉血型不详,Rh血型不详;家属自诉患儿父亲,血型AB型,Rh阳性,体健。否认家族有遗传病史。
查体:
T:36℃ P:149次/分 R:47次/分 BP:69/40 mmHg。体重3.04 kg,头围32 cm,身长49 cm。足月儿外貌,神志清,反应可,无气促、呻吟、口吐白沫,吸空气下经皮血氧饱和度90%以上,皮肤红润,头颅未见畸形,左顶枕部可见4*4 cm头颅肿块,前囟1.5*1.5 cm,张力不高,双侧瞳孔等圆等大,直径约2.0 mm,对光反射存在。口腔粘膜光滑,未见腭裂。胸廓双侧对称,三凹征(-),双肺呼吸音清,双肺未闻及干湿啰音。心率149次/分,心律齐,各瓣膜听诊区未闻及杂音。腹软不胀,肝脾肋下未触及肿大,肠鸣音5次/分。双侧睾丸已降至阴囊。四肢脊柱未见畸形,未见脊柱裂。四肢肌张力正常,双下肢无水肿及硬肿。握持反射、吸吮、觅食反射可引出,拥抱反射未查。
拟诊断:
母体Rh血型阴性新生儿 脐带绕颈新生儿 母体乙肝病毒携带者新生儿 产瘤 头颅血肿?
母婴胎传乙肝重要知识点:
1、肝脏功能:
人体最重要的器官之一,通过生物合成、转化和解毒等作用,不仅参与蛋白质、脂类、糖类、维生素、激素等物质的代谢,也参与胆汁生成和排泄,药物、酒精及毒物等的体内代谢,同时还参与人体免疫、凝血和血容量的调节,热量的产生和水、电解质平衡的调节,在机体生命活动中发挥着重要作用。
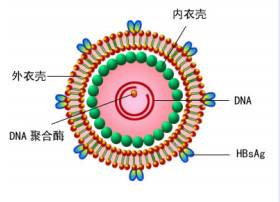
2、乙肝病毒:
HBV由外壳和核心组成的DNA病毒,外壳有乙肝表面抗原、糖蛋白和膜脂质,核心由病毒DNA、DNA聚合酶和乙型肝炎病毒核心抗原组成。当HBV进入肝细胞,会形成一个超螺旋的中间产物,称为共价闭合环DNA(cccDNA),它寿命较长,在肝细胞核内可存活很长时间,HBV以它为模板,可不断产生新的病毒。
3、分期:
免疫耐受期:大三阳状态(表面抗原、e抗原、c抗体阳性),HBV的DNA载量高,但血清谷丙转氨酶ALT水平正常,肝组织学无明显异常,或轻度炎症坏死;
免疫清除期:依然保持大三阳状态,但血清HBV DNA水平低于免疫耐受期,肝功能出现异常,ALT持续或间歇升高,肝组织学出现中度或严重炎症坏死,肝纤维化可快速进展,部分患者可发展为肝硬化和肝衰竭;
非活动或低(非)复制期:小三阳状态(表面抗原阴性,e抗原阳性,c抗体阳性),HBV DNA持续低于最低检测限值,ALT水平正常,肝功能组织学无炎症或仅有轻度炎症。
再活动期:部分处于非活动期的患者可能出现1次或多次肝炎发作。
4、乙型肝炎传播方式:

5、推荐疫苗接种流程!
6、避免母婴传播:
HBsAg阳性的育龄期女性在怀孕过程中,应避免羊膜腔穿刺,减少胎儿感染HBV的可能;在生产过程中,应缩短分娩时间,保证胎盘的完整性,尽量避免新生儿暴露于母血的机会。
所有的新生儿都应该在出生后24小时内接种乙肝疫苗,而且接种越早越好。对于HBsAg阳性母亲的新生儿,除了按常规疫苗接种外,还应该接种乙型肝炎免疫球蛋白HBIG,提高阻断母婴传播的效果。
接种乙型肝炎疫苗是预防 HBV 感染最有效的措施。乙型肝炎疫苗的有效成分是 HBsAg,诱导人体主动产生抗 -HBs 而发挥作用。接种第 1 针疫苗后,多数抗 -HBs 仍为阴性或低于检测值下限;接种第 2 针后 1 周左右,抗 -HBs 才转为阳性 ,即开始接种后 35~40 d 对
HBV 有免疫力;接种第 3 针可使抗 -HBs 水平明显升高,延长保护年限。新生儿全程接种后,抗 -HBs 阳转率高达95%~100%,保护期可达 22 年以上 。人体主动产生抗 -HBs 后,具有免疫记忆,即使抗 -HBs 转阴,再次接触 HBV,机体也能在短时间内产生抗 -HBs,因此,非高危人群无需加强接种乙型肝炎疫苗。
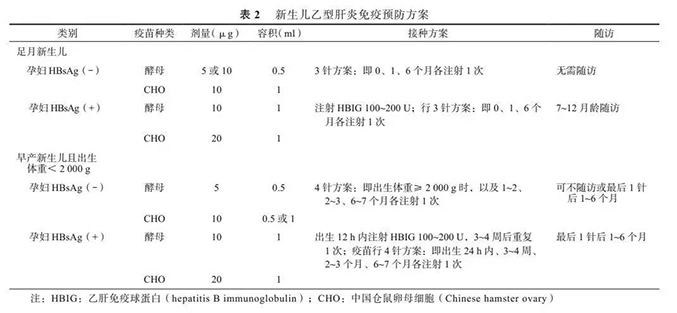
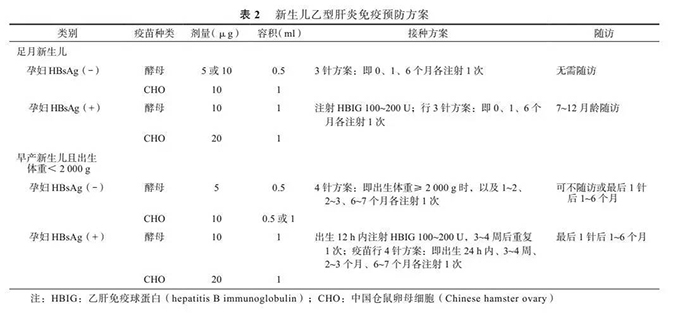
1. 足月新生儿的 HBV 预防:
孕妇 HBsAg 阴性时,无论 HBV 相关抗体如何,新生儿按“0、1、6 个月”方案接种疫苗,不必使用 HBIG。
孕妇 HBsAg 阳性时,无论 HBeAg 是阳性还是阴性,新生儿必须及时注射 HBIG 和全程接种乙型肝炎疫苗(0、1、6 个月 3 针方案)。HBIG 需要在出生后 12 h 内(理论上越早越好)使用。HBIG 的有效成分是抗 -HBs,肌内注射 15~30 min 即开始发挥作用。保护性抗 -HBs 至少可以维持 42~63 d,此时体内已主动产生抗 -HBs,故无需第 2 次注射HBIG。如果孕妇 HBsAg 结果不明,有条件者最好给新生儿注射 HBIG。
采取上述正规预防措施后,对 HBsAg 阳性而HBeAg 阴性孕妇的新生儿保护率为 98%~100%,对 HBsAg 和 HBeAg 均阳性孕妇的新生儿保护率为85%~95。如果不使用 HBIG,仅应用疫苗预防,总体保护率仅为 55%~85%。
2. 早产儿的免疫预防:早产儿免疫系统发育不成熟,通常需接种 4 针乙型肝炎疫苗。HBsAg 阴性孕妇的早产儿,如生命体征稳定,出生体重≥ 2 000 g 时,即可按 0、1、6 个月 3 针方案接种,最好在 1~2 岁再加强 1 针;如果早产儿生命体征不稳定,应首先处理相关疾病,待稳定后再按上述方案接种。如果早产儿< 2 000 g,待体重达到 2 000 g 后接种第 1 针(如出院前体重未达 2 000 g,在出院前接种第 1 针); 1~2 个月后再重新按 0、1、6 个月 3 针方案进行 。
HBsAg 阳性孕妇的早产儿出生后无论身体状况如何,在 12 h 内必须肌内注射 HBIG,间隔 3~4 周后需再注射一次。如生命体征稳定,无需考虑体重,尽快接种第 1 针;如生命体征不稳定,待稳定后,尽早接种第 1 针;1~2 个月后或者体重达到 2 000 g 后,再重新按 0、1、6 个月 3 针方案接种 。
3. HBV 感染孕妇的新生儿母乳喂养:虽然, HBV 感染孕妇的乳汁中可检测出 HBsAg 和 HBV DNA,而且有学者认为乳头皲裂、婴幼儿过度吸吮甚至咬伤乳头等可能将病毒传给婴幼儿,但这些均为理论分析,缺乏循证医学证据。即使无免疫预防,母乳喂养和人工喂养的新生儿的感染率几乎相同 。更多证据证明,即使孕妇 HBeAg 阳性,母乳喂养并不增加感染风险。因此,正规预防后,不管孕妇 HBeAg 阳性还是阴性,其新生儿都可以母乳喂养,无需检测乳汁中有无 HBV DNA。
部分参考资料:
《2013乙型肝炎病毒母婴传播预防临床指南》
《2015版乙肝防治指南》
《2015乙型肝炎病毒感染女性生育管理专家共识》







