单基因病是指受一对等位基因控制的遗传病,有6600多种,并且每年以10-50种的速度递增。大部分单基因病具有致死性、致残性或致畸性,除部分可以通过某些治疗手段进行校正外,大部分至今尚无有效的治疗手段,对人类健康构成了较大威胁。
目前对于这类遗传病的诊断,一般先通过查体,进行生化、质谱检查,再进行核磁,CT等辅助检查,最后有针对性的进行基因检测。但由于单基因病种类多,临床症状表现多样,因此遗传病的诊断效率不高,很多疾病没有得到明确诊断,甚至出现误诊,这一直是困扰临床的问题。
二代测序技术的出现为上述问题提供了良好的解决方案。二代测序速度快、通量高、操作自动化程度高,DNA样本从制备文库、上机测序,到数据分析,最快只需8-9小时,即可以一次检测疾病所有相关基因,大大提高了遗传病的诊断效率。除此以外,二代测序技术已广泛应用于肿瘤领域、疑难杂症研究、妇婴生育保健领域、病源微生物领域等。
2015年5月15日,第二届中国母胎医学大会暨母胎医学新进展培训班在北京召开,南京医科大学附属南京妇幼保健院副院长许争峰教授发表了题为《二代测序技术在单基因病诊断中的应用》的演讲,以自己所在医院的临床实践为例,深入浅出地讲解了二代测序在单基因病诊断中的应用情况,体现出二代测序在致病基因鉴定和遗传变异检测中发挥了巨大的作用。
遗传门诊采用的单基因病诊断策略
在遗传门诊中,遇到的患者可以分为三类,第一类是生育过遗传病患儿,想再生正常健康二胎的,这时候需要对他们做家系分析;第二类是疾病明确但致病基因不明确的;第三类是过来做遗传筛查的。针对这三类患者,许争峰教授所在的医院采取以下单基因病诊断策略:

依照上述策略,南京妇幼保健院近年来在遗传代谢病、显性多囊肾、马凡氏综合征等100余种单基因病诊断方面取得了不错了成绩。其中遗传代谢病方面,对涉及常见的氨基酸、有机酸、脂肪酸及糖原代谢病,设计了三个Panel,包含51种遗传代谢病的100个基因;显性多囊肾方面,设计出含PKD1、PKD2的测序方案;其他单基因病方面,对100余种相对常见但用一代测序方案有困难的疾病,如DMD点突变、马凡氏综合征FBN1、腓骨肌萎缩症、SLC26A4等设计了Panel。以下分案例详细说明。
遗传代谢病基因Panel设计
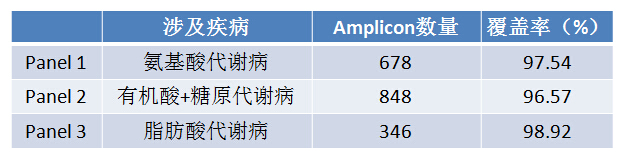
遗传代谢病是因维持机体正常代谢所必需的某些由多肽和(或)蛋白组成的酶、受体、载体及膜泵生物合成发生遗传缺陷,即编码这类多肽(蛋白)的基因发生突变而导致的疾病。针对遗传代谢病,分为氨基酸、脂肪酸、有机酸+糖原代谢病 三个Panel进行设计。
设计区域为:疾病相关基因CDS区域及其向内汉子区域扩展25bp范围,上述区域以外(UTR和内含子区域)的已知致病位点,设计区域中小部分区域或已知致病位点,由于其所在染色体位置附近区域GC含量和保守性等原因不能在高通量测序中被覆盖,则采用SANGER测序对这些区域进行补充测序。三个Panel简况如下:
典型方案:甲基丙二酸血症(MMA)基因诊断
甲基丙二酸血症,又称甲基丙二酸尿症,是先天有机酸代谢异常中最常见的病种,是多种原因所致体内甲基丙二酸蓄积的总称,临床主要表现为间歇性酮酸中毒,血和尿中甲基丙二酸增多,严重者可引起酮症酸中毒、低血糖、高血氨、高甘氨酸血症,新生儿、婴幼儿期病死率很高。
遗传性MMA包括甲基丙二酰辅酶A变位酶缺陷及辅酶钴胺素的代谢缺陷两大类,共7种亚型,均为常染色体隐性遗传。MMA患病率日本约为1/50000,美国约为1/48000,台湾地区约为1/85000,我国大陆地区目前尚无流行病学统计资料,浙江省初步统计发病率为1/64708,新华医院对3070例临床遗传代谢病高危儿童进行血串联质谱检测,检出MMA 58例。
目前MMA明确的基因多达6个(MUT、MMAA、MMAB、MMACHC、MMADHC、LMBRD1),突变类型多,通过一代测序技术进行基因诊断,实验过程繁琐,耗费时间长,所以用二代测序能更好地进行类型鉴别,从而指导治疗和判断预后。南京妇幼保健院用二代测序检出一例罕见的MMA患儿,该患儿MMAA基因双重杂合突变导致cbLA型MMA。
常染色体显性多囊肾基因诊断方案设计
常染色体显性多囊肾(ADPKD)即正常肾组织被无数小囊所代替,外形似一串葡萄,有时囊间有岛状正常组织,以双肾形成多个进行性增大囊肿为主要特征。ADPKD对健康危害大,大部分伴有多囊肾、高血压、血尿等,最后会导致终末期肾衰竭——是目前国内全部终末期肾衰竭病因的10%。
ADPKD发病率比较高,约为1/400-1/1000,我国患者人数在200万以上。ADPKD一般都有家族史,受累人群达1000万。常见的ADPKD为代代相传,难以预防,最好的方法是产前预防。
ADPKD致病基因为PKD1、PKD2、PKD3。其中PKD1约占致病因素的85%,含46个外显子,编码区长度12906bp,编码4302个氨基酸多囊蛋白-1;PKD2约占致病因素的15%,包含15个外显子,编码区长度68kb,编码968个氨基酸残基组成的膜通道蛋白多囊蛋白-2;PKD3有研究曾报道过,但尚未定位。
在实际临床中,PKD1基因结构复杂,基因大,并且含有6个假基因,同源性高达97.5%,因此用传统方法检测时,基于真基因与假基因比对的差异位点设计真基因特异引物时,由于同源性高,差异位点少,需要几千个碱基才有合适的位点。
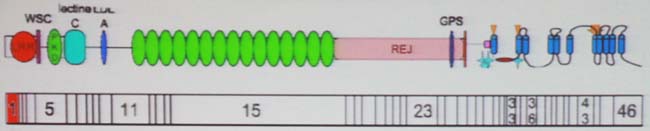
PKD1基因示意图
如果直接进行Sanger测序,优点是技术成熟,较准确,缺点是工作量大,效率低,成本高。如果先进行SSCP或DHPLC初筛,对可疑位点区再进行Sanger测序验证,优点是较快速,经济,缺点是准确度低,特异性差。
因此许争峰教授研究组引入二代测序,设计了“外显子捕获-NGS”方案:设计捕获探针芯片,覆盖了PKD1和PKD2的全部外显子和内含子交界区域以及上下游1Kbp的基因序列,对捕获后的DNA片段再进行MISEQ测序。结果是对8个临床诊断多囊肾家系,发现了4个家系突变位点。从总体上说,应用该体系,阳性检出率只有50%,与国际报道相比偏低,对于PKD1的1-33号外显子区域,检测效率较差;另外,在PKD1基因的1-4外显子的测序深度较差。
许争峰教授研究组对上述方案重新进行探究,设计了“LR-PCR-NGS”方案,优化了特异性引物,采用LR-PCR技术成功将整个PKD1和PKD2扩增出来,共计13个长片段。将13个PCR产物混合之后建库和Ion Torrent测序,得到覆盖率达到98.9%,测序深度587×。利用此方案共进行46例样本的检测,检出了29例患者的致病性突变,检出的致病性突变与Sanger测序结果吻合率达100%,检出率63%。
总体来说,应用二代测序检测常染色体显性多囊肾,具有准确度高(99.9%)、全面(外显子覆盖100%,并能检测大部分内含子,同时可检测上百到上千个碱基的突变)、低干扰、检出率高(覆盖842个已知致病位点,覆盖已报道致病位点的97%)等优点,缺点是PKD1基因1号外显子测序深度仍偏低,可能存在漏检,这需要进一步研究改进。
假肥大型肌营养不良基因诊断方案
假肥大型肌营养不良(DMD)是最常见的一类进行性肌营养不良症,由X连锁隐性遗传,致病基因为dystrophin,男婴患病率约1/3500. DMD基因包含79个外显子,编码区长度11058bp,编码3685个氨基酸,已报道致病突变2754个。
临床上常用的DMD基因诊断技术分两大类,针对缺失和重复突变的检测,多采用多重PCR、MLPA、array技术,针对小片段插入、小片段缺失、单点突变等,多采用Sanger测序,高通量测序。
对于DMD,许争峰教授研究组设计的基因诊断实践指南如下:
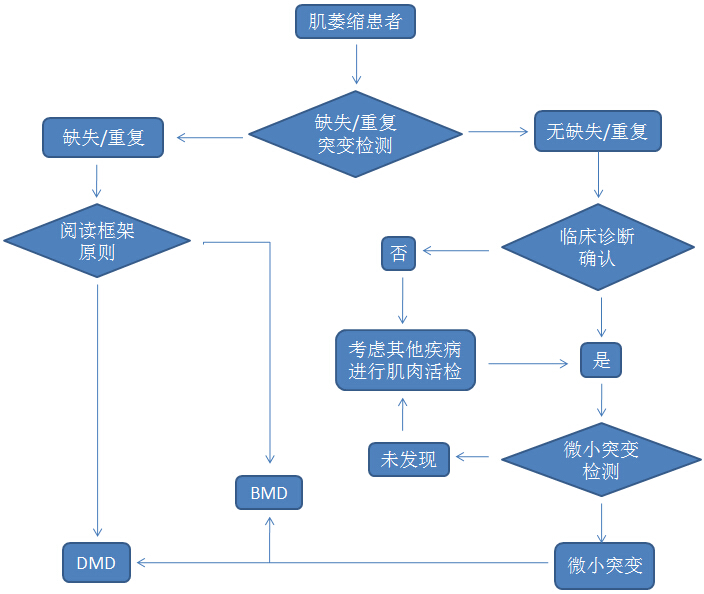
根据此指南,南京妇幼保健院成功对生育有DMD患儿的家庭进行了产前诊断,准确检测出了缺失突变、点突变等,与已报道突变相符,实现了DMD产前基因诊断。
关于许争峰教授
许争峰,南京医科大学附属南京妇幼保健院副院长、教授、主任医师、博士生导师,入选江苏省有突出贡献的中青年专家、江苏省医学领军人才,现担任中国妇幼保健协会细胞与分子专业委员会轮值主任委员、中国优生科学协会出生缺陷预防专业委员会副主任委员、江苏省医学遗传学分会主任委员、江苏省优生学质量控制中心主任及多本杂志编委。
长期从事医学遗传和产前诊断临床和科研工作,曾获部省级科技成果奖5项,其他科技成果奖8项,主持国家及省市科研课题10余项,发表论文100余篇。