近日,各地连续多天受40℃高温天气影响(图1),江苏南部、浙江北部、上海局地可达40℃以上,江浙沪被热成工折户。浙江已发布51个高温红色预警,刷新历史记录。目前已有浙江、四川、福建、江苏、河南5省出现了10余个热射病病例,已有2人因热射病多脏器衰竭死亡。还有很多老年人怕费电舍不得开空调而患上热射病,更是得不偿失(图2)!殊不知,热射病死亡率高达80%,然而降低热射病死亡率的关键在于预防而非治疗!
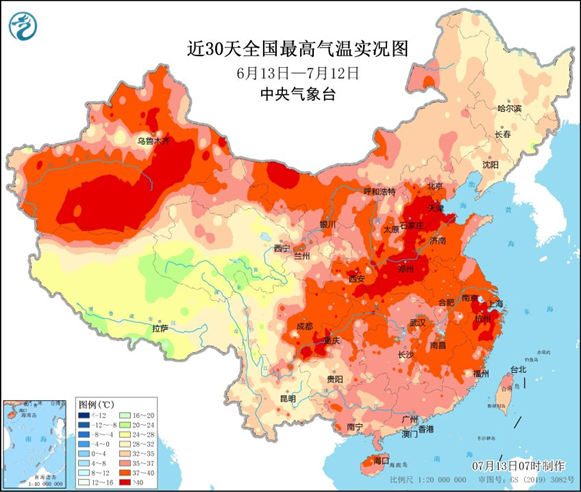
图1 全国高温气温实况(图源:中央气象台)
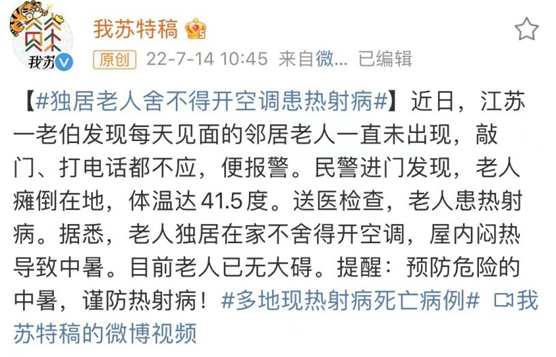
图2 热射病相关新闻(图源:新浪微博)
热射病是中暑重症,死亡率高达80%
热射病(Heat stroke,HS)是由热损伤因素作用于机体引起的严重致命性疾病,具有很高的病死率。热射病的发病率和危害性可能远超预期。调查资料显示,在高强度运动中发生猝死的主要原因是热射病而非心血管意外。热射病是指暴露于热环境、剧烈运动所致的机体产热与散热失衡,以核心温度升高>40℃和中枢神经系统异常为特征,如精神状态改变、抽搐或昏迷,并伴有多器官损害的危及生命的临床综合征,这种病是一种与全身炎症反应相关的高热,导致以脑病为主的多器官功能障碍综合征,是一种理化因素所致的急危重症。热射病是严重威胁人类健康的一类急性症候群,由于机制不清、治疗无特异性、病死率和致残率高,部分医护人员对其认识存在不足而导致延误诊疗。随着全球变暖,气温升高,极端气候增加使得热射病的发病率在温带地区激增并导致不良结果。
根据《中国热射病诊断与治疗专家共识》,热射病分为经典型热射病(Classic heat stroke,CHS)和劳力型热射病(Exertional heat stroke,EHS)[1]。
● 经典型热射病:主要由于被动暴露于热环境引起机体产热与散热失衡而发病。经典型热射病常见于年幼者、孕妇和年老患者,或者有慢性基础疾病或免疫功能受损的个体。一般为逐渐起病。前驱症状不易发现,病情加重后出现神志模糊、谵妄、昏迷等症状,或有大小便失禁,体温高达40~42°C,可有心衰、肾衰等表现。
● 劳力型热射病:主要由于高强度体力活动引起机体产热与散热失衡而发病。劳力型热射病常见于夏季剧烈运动的健康青年人,比如在夏季参训的官兵、运动员、消防员、建筑工人等。青年人在高温高湿环境下进行高强度训练或从事重体力劳动一段时间后忽感全身不适,发热、头痛、头晕、反应迟钝,或忽然晕倒、神志不清,伴恶心、呕吐、呼吸急促等,继而体温迅速升高达40°C以上,出现谵妄、嗜睡和昏迷。皮肤干热,面色潮红或苍白,开始大汗、冷汗,继而无汗,心动过速、休克等。劳力型热射病在热射病基础上伴有严重的横纹肌溶解,故急性肾衰竭、急性肝损害、弥散性血管内凝血(Disseminated intravascular coagulation,DIC)出现早,在发病后十几小时甚至几小时即可出现,病情恶化快,病死率极高,高达80%。
热射病患者现场急救重点
热射病患者现场治疗的重点:①快速、有效、持续降温;②迅速补液扩容;③有效控制躁动和抽搐。其中快速、有效、持续降温是最重要的措施。鉴于热射病病情重、进展快的特点,在现场早期处置中推荐“边降温边转运”原则,当降温与转运存在冲突时,应遵循“降温第一,转运第二”的原则。如果现场条件受限,建议在现场至少实施以下5个关键救治步骤。
1. 立即脱离热环境
不论经典型热射病还是劳力型热射病,都应迅速脱离高温、高湿环境(参训者立即停止训练),转移至通风阴凉处,尽快除去患者全身衣物以利散热。有条件的可将患者转移至有空调的房间,建议室温调至16~20℃。
2. 积极有效降温
由于病死率与体温过高及持续时间密切相关,因此,快速、有效、持续降温是首要治疗措施。如果初始降温延迟30分钟,即便后期降温达到目标,损害也不会停止。在30分钟内将核心温度降至40.0℃以下,有可能不发生死亡。此共识[1]建议现场降温目标:核心温度在30分钟内迅速降至39.0℃以下,2小时内降至38.5℃以下。
降温方法:
①蒸发降温:用凉水喷洒或向皮肤喷洒水雾同时配合持续扇风可以实现有效降温;抑或用湿毛巾擦拭全身,或用稀释的酒精擦拭全身,并持续扇风。
②冷水浸泡:主要应用于劳力型热射病患者。利用传导降温的原理,用大型容器(如浴桶、水池)将患者颈部以下浸泡在冷水(2~20℃)中;
③冰敷降温:冰敷会导致皮肤血管收缩,建议冰敷同时对患者皮肤进行有力的按摩。
3. 快速液体复苏
现场如有专业人士,可采取输注液体复苏,首选含钠液体(如生理盐水或林格液),在补液的同时可补充丢失的盐分。
4. 气道保护与氧疗
将昏迷患者头偏向一侧,保持其呼吸道通畅,及时清除气道内分泌物,防止呕吐误吸。对于意识不清的患者,禁止喂水。如已发生呕吐,应尽快清理口腔分泌物。对于大多数需要气道保护的热射病患者,应尽早留置气管插管;若现场无插管条件,应先用手法维持气道开放或置入口咽/鼻咽通气道,尽快呼叫救援团队。
5. 控制抽搐
抽搐、躁动使产热和耗氧量增加,加剧神经系统损伤。现场控制抽搐、躁动非常关键,可给予镇静药物使患者保持镇静,防止舌咬伤等意外伤。
热射病一旦发病,进展迅速,且会引发多器官衰竭,而临床治疗手段有限。与其他危重病不同的是,热射病是完全可以预防的,所以降低热射病死亡率的关键在于预防而非治疗。
夏季气温超过30℃时,热射病比例会明显增大。有时气温没有超过30℃,但由于特殊着装(如透气性差衣服、防护服、防核辐射服、防火服等)、特殊岗位(如救火等高温作业)或特殊环境(如封闭的厂房、车厢及操作间)等原因,局部温度往往超过30℃,也容易发病。居民使用空调降低室内温度时应适时增减衣服;注意多饮水,避免脱水;如发生感冒、腹泻、发热等及时就医。避免儿童单独在汽车内或狭小空间内,避免热射病致死悲剧再现。
题图来源:kopp-report,仅用于学术交流。
撰文|乔维钧
排版|乔维钧
参考资料:
[1]刘树元,宋景春,毛汉丁,赵金宝.中国热射病诊断与治疗专家共识[J].解放军医学杂志,2019,44(03):181-196.
[2]骆德强,陈自力.劳力性热射病国内外防治现状[J].解放军医学杂志,2017,42(08):737-742
[3]https://www.cdc.gov/niosh/topics/heatstress/heatrelillness.html